Injeção de plasma rico em plaquetas para tratar dor músculo-esquelética
A injeção de plasma rico em plaquetas representa hoje uma das abordagens mais promissoras no tratamento conservador da dor músculo-esquelética. Para quem vive com dor articular persistente, tendinites recorrentes ou desgaste da cartilagem, o PRP surge como uma alternativa minimamente invasiva que utiliza os próprios recursos biológicos do organismo para estimular a reparação dos tecidos.
Ao contrário dos anti-inflamatórios convencionais, que apenas atenuam os sintomas temporariamente, ou da cirurgia, que implica recuperação prolongada, o tratamento com plasma concentrado atua diretamente nos mecanismos de regeneração celular. É uma terapia que tem ganho crescente evidência científica e que, em contexto clínico especializado, pode fazer uma diferença real na qualidade de vida do doente.
O que vai encontrar neste artigo: o que é o PRP e como é preparado, de que forma atua sobre os tecidos lesionados, quais as condições músculo-esqueléticas com maior benefício documentado, quanto tempo dura o efeito e o que esperar do processo clínico na Clínica Myalgia.
O que é a infiltração de plasma e como é preparada
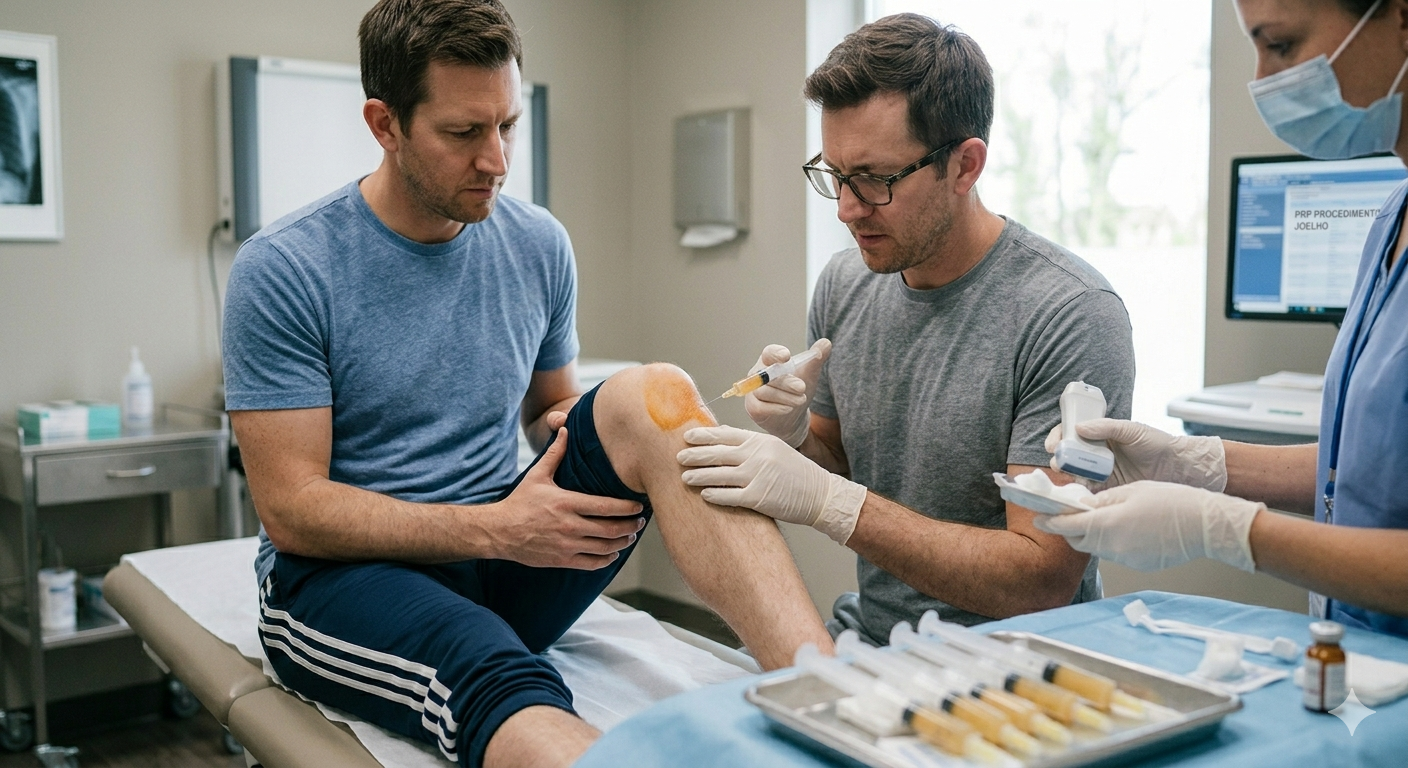
A infiltração de plasma rico em plaquetas trata-se de um procedimento em que se recolhe uma pequena quantidade de sangue do próprio doente, se processa em centrifugadora para concentrar as plaquetas, e se reinjeta essa solução concentrada na zona lesionada.
As plaquetas são células sanguíneas especializadas que contêm, nos seus grânulos alfa, uma vasta biblioteca de fatores de crescimento: PDGF, TGF-β, VEGF, IGF-1, entre outros. Quando activadas no local da lesão, libertam esses factores de forma controlada, desencadeando uma cascata de regeneração tecidual que inclui:
Proliferação e migração de células reparadoras
Formação de novos vasos sanguíneos (angiogénese)
Síntese de colagénio e proteoglicanos
Inibição de citocinas catabólicas como a IL-1 e o TNF-alfa, responsáveis pela degradação articular
O resultado é uma resposta biológica amplificada numa zona que, por razões vasculares ou degenerativas, já não conseguia regenerar-se de forma eficaz por si só. A concentração de plaquetas no preparado final é, em geral, entre três a cinco vezes superior à do sangue periférico, o que explica a potência terapêutica do procedimento.
Nota clínica: a qualidade do PRP depende diretamente do protocolo de preparação utilizado. Em contexto especializado, o processo é rigorosamente controlado para garantir a concentração adequada e a ausência de contaminação.
Quais são as indicações do plasma rico em plaquetas em medicina músculo-esquelética
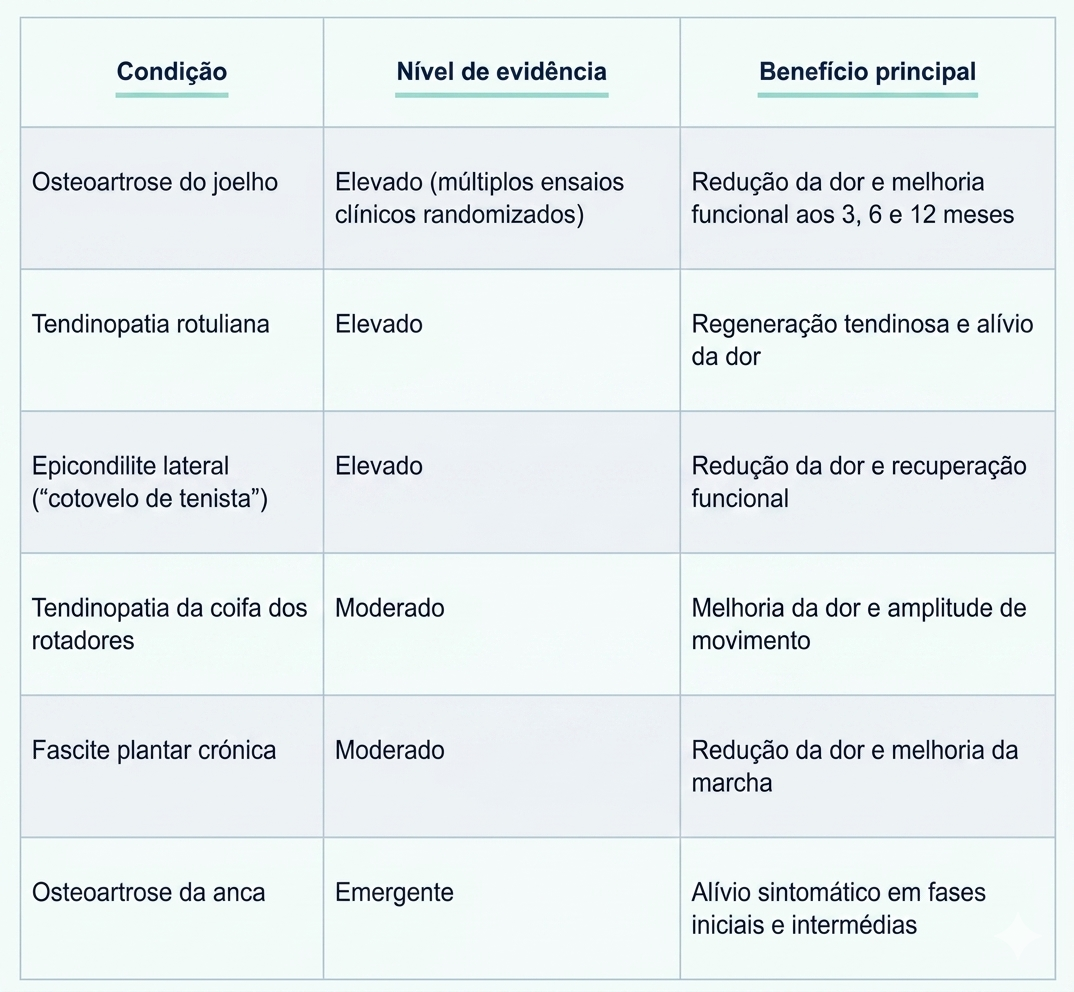
A evidência científica disponível é mais robusta para um conjunto específico de patologias músculo-esqueléticas, e é com base nessa evidência que a indicação clínica deve ser estabelecida.
As condições com maior suporte científico para o uso de PRP incluem:
O que a evidência também deixa claro é que o PRP é mais eficaz nas fases iniciais e intermédias do desgaste articular. Em casos de destruição articular avançada, os resultados são menos previsíveis, e a indicação deve ser ponderada caso a caso em consulta médica especializada.
Tratamento PRP: como decorre o procedimento na prática clínica
O tratamento PRP é um procedimento ambulatório, o que significa que o doente entra e sai da clínica no mesmo dia, sem necessidade de internamento. O processo completo, desde a colheita de sangue até à aplicação, demora tipicamente entre 20 a 30 minutos.
Da colheita à aplicação: as etapas do procedimento
O protocolo clínico segue uma sequência bem definida:
Colheita de sangue venoso — recolhem-se entre 15 a 50 ml de sangue do próprio doente, em tubos específicos.
Centrifugação — o sangue é processado em centrifugadora a velocidade e tempo calibrados para separar as plaquetas do plasma e dos glóbulos vermelhos.
Obtenção do concentrado — obtém-se um volume de PRP com concentração de plaquetas três a cinco vezes superior ao sangue periférico.
Aplicação guiada por imagem — o PRP é injectado na zona-alvo, preferencialmente sob controlo ecográfico, para garantir precisão na deposição do produto.
A orientação por ecografia é um ponto que merece destaque. Existe evidência científica de que até metade das injeções realizadas apenas por referências anatómicas ficam fora da articulação alvo.A orientação por imagem elimina essa margem de erro e é um padrão inegociável em contexto de medicina músculo-esquelética de qualidade.
Número de sessões e protocolo habitual
O número de aplicações varia consoante a patologia e a resposta individual do doente. Na maioria dos protocolos, o tratamento PRP contempla entre uma a três sessões, com intervalos de duas a quatro semanas.
Após cada sessão, é normal algum desconforto local nas primeiras 24 a 72 horas, reflexo da resposta inflamatória que antecede a regeneração. A atividade física intensa deve ser evitada nesse período, mas a maioria dos doentes retoma as atividades quotidianas no próprio dia.
Injeção de plasma no joelho: a aplicação com maior evidência científica
A injeção de plasma no joelho é, de longe, a aplicação mais estudada desta terapêutica. A osteoartrose do joelho afeta uma percentagem significativa da população adulta, e a procura por alternativas que adiem ou evitem a cirurgia de substituição articular tem impulsionado um volume considerável de investigação clínica sobre o PRP nesta articulação.
Os dados disponíveis são consistentes: estudos randomizados e controlados demonstram reduções significativas na dor e melhoria da função física aos três, seis e doze meses após o tratamento.
O que distingue o PRP de outras injeções no joelho? A diferença essencial está no mecanismo de ação. Enquanto os corticosteróides atuam sobretudo como anti-inflamatórios de curto prazo e o ácido hialurónico funciona principalmente como lubrificante articular, a injeção de plasma no joelho estimula ativamente os processos de controlo de inflamação tecidual. Não se trata apenas de aliviar os sintomas, mas de criar condições biológicas para que a articulação recupere alguma da sua capacidade funcional.
Para quem sofre de dor no joelho associada a desgaste articular, esta distinção é clinicamente relevante: o PRP não substitui a fisioterapia nem outras abordagens de reabilitação, mas pode ser o complemento que permite ao doente atingir um limiar de conforto a partir do qual o trabalho de recuperação funcional se torna possível.
Quanto tempo dura o efeito do PRP e o que influencia os resultados
A duração dos resultados varia consoante a patologia tratada, o grau de degeneração existente, o número de sessões realizadas e as características individuais de cada doente.
Com base nos estudos disponíveis, os resultados tendem a seguir este padrão:
Primeiras semanas: pode existir algum aumento transitório da dor, reflexo da resposta inflamatória inicial. Este efeito é temporário e faz parte do processo biológico.
1 a 3 meses: período em que a maioria dos doentes começa a reportar melhoria significativa da dor e da mobilidade.
6 a 12 meses: fase de maior benefício clínico documentado, com reduções substanciais na dor e melhoria funcional.
Até 24 meses: em casos de osteoartrose ligeira a moderada, alguns estudos registam manutenção dos resultados por dois anos, particularmente quando foram realizadas múltiplas aplicações.
O que pode influenciar negativamente os resultados:
Grau avançado de destruição articular (osteoartrose grau IV)
Doença sistémica activa que comprometa a qualidade plaquetária
Aplicação sem orientação ecográfica, com risco de deposição fora da zona-alvo
Ausência de reabilitação complementar após o tratamento
A realidade clínica é que o PRP não é uma solução permanente para condições degenerativas progressivas. É uma terapêutica que, quando bem indicada e bem executada, pode proporcionar janelas de alívio significativas e melhorar substancialmente a qualidade de vida. Em muitos doentes, a repetição do procedimento ao fim de 12 a 18 meses permite manter os benefícios obtidos.
Segurança, contra-indicações e o que distingue um contexto clínico de qualidade
Um dos aspectos mais valorizados da injeção de plasma é o seu perfil de segurança. Por utilizar sangue autólogo, ou seja, do próprio doente, o risco de reação alérgica ou de rejeição é praticamente inexistente. Não há risco de transmissão de doenças infecciosas associadas ao procedimento, e os efeitos adversos graves são raros.
Os efeitos secundários mais frequentes são locais e transitórios: dor, edema e rubor na zona de aplicação nas primeiras 24 a 72 horas. Em casos muito pontuais, pode ocorrer uma reação inflamatória mais intensa, que resolve habitualmente sem necessidade de intervenção adicional.
As principais contra-indicações absolutas incluem:
Infecção activa na zona a tratar
Trombocitopenia ou coagulopatia não controlada
Neoplasia activa
Fora destas situações, o PRP é uma opção segura para a grande maioria dos doentes adultos com patologia músculo-esquelética. A decisão de avançar deve, ainda assim, ser sempre precedida de uma avaliação clínica completa que inclua diagnóstico imagiológico e análise do historial clínico.
O que distingue um bom contexto clínico: a qualidade do PRP não é uniforme entre prestadores. A preparação do concentrado, o protocolo de centrifugação, a orientação ecográfica da aplicação e o acompanhamento pós-procedimento são variáveis que determinam, em grande medida, os resultados obtidos. Num contexto de medicina músculo-esquelética especializada, como o da Clínica Myalgia, todos estes fatores são controlados e integrados numa abordagem diagnóstica e terapêutica personalizada.
Para quem sofre deoutras condições músculo-esqueléticas que possam beneficiar de terapêuticas injetáveis, a avaliação prévia em consulta de medicina da dor é o ponto de partida correcto.
PRP como parte de uma abordagem integrada à dor músculo-esquelética
A injeção de plasma é mais eficaz quando integrada numa estratégia terapêutica mais ampla, e não quando utilizada de forma isolada. A evidência clínica aponta consistentemente nessa direção: o PRP atua melhor como catalisador de um processo de recuperação que inclui fisioterapia, exercício terapêutico e, quando necessário, outras intervenções complementares.
Na prática, isto significa que o doente que recebe uma infiltração de PRP e retoma imediatamente uma vida sedentária ou mantém os padrões de movimento que contribuíram para a lesão original tende a obter resultados inferiores aos de quem complementa o tratamento com um programa de reabilitação supervisionado.
A viscossuplementação com ácido hialurónico é outro exemplo de terapêutica injectável que pode ser combinada com o PRP em determinados contextos clínicos, nomeadamente na osteoartrose do joelho com componente de lubrificação articular comprometida. A decisão sobre a combinação mais adequada depende sempre da avaliação individual.
Em resumo: o PRP não é um atalho para evitar o trabalho de reabilitação. É uma ferramenta que, bem utilizada, cria as condições biológicas para que esse trabalho produza melhores resultados e num prazo mais curto.
Dê o próximo passo com uma avaliação especializada
Se está a considerar a injeção de plasma como opção terapêutica, o primeiro passo é uma consulta de avaliação com um médico especializado em medicina músculo-esquelética. Só com um diagnóstico preciso, apoiado em imagiologia atualizada, é possível determinar se o PRP é a abordagem mais indicada para a sua condição específica e em que protocolo.
Na Clínica Myalgia, as terapêuticas injetáveis são realizadas com orientação ecográfica e integradas num plano de tratamento personalizado. A nossa equipa avalia cada caso de forma independente, sem protocolos pré-definidos, porque a dor músculo-esquelética não é igual em nenhum doente.
Conheça os nossos planos e acompanhamento clínico e descubra como uma abordagem estruturada pode fazer a diferença no seu percurso de recuperação.