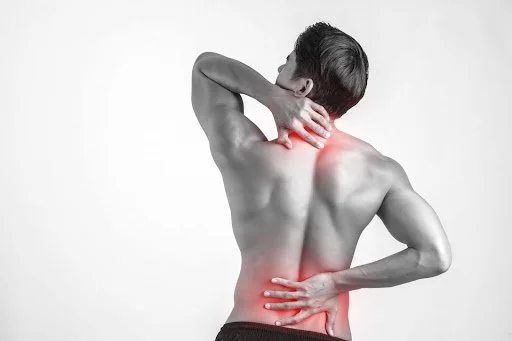
Causas da dor musculoesquelética e o tipo de tratamento mais eficaz
Compreender a dor musculoesquelética é o ponto inicial para saber qual tipo de tratamento é o mais adequado para o seu caso. O apoio clínico adequado pode evitar que o problema se torne crónico.
Esta condição surge quando tecidos como músculos, tendões ou articulações deixam de funcionar em harmonia, e nem sempre está associada a uma lesão visível, ao contrário do que se considera empiricamente.
Uma clínica especializada, como a Myalgia, oferece diagnóstico preciso e planos ajustados à sua condição, por meio de avaliação clínica, análise biomecânica e reabilitação supervisionada.
Este artigo pretende ser uma orientação prática sobre quando procurar ajuda, quais as opções terapêuticas indicadas e respostas claras às dúvidas mais comuns.
O que é dor musculoesquelética?
A dor musculoesquelética afeta as estruturas que sustentam e movimentam o seu corpo. Pode ter diversas origens, apresenta padrões distintos e influencia diretamente a forma como trabalha, dorme e se mantém ativo. Em termos simples, envolve qualquer dor proveniente de músculos, ossos, articulações, tendões ou ligamentos.
Principais causas da dor musculoesquelética
As lesões agudas são uma das causas mais frequentes, tais como entorses, distensões ou impactos diretos durante atividade física ou tarefas profissionais. Os movimentos repetitivos, como trabalhar várias horas ao computador, aumentam a sobrecarga nos músculos e articulações.
As posturas inadequadas também impactam de forma significativa. Por exemplo, passar mais de 6 horas por dia sentado sem apoio adequado favorece tensões persistentes na coluna e nos ombros.
Os processos inflamatórios, como tendinites ou bursites, provocam dor localizada e limitação funcional. As doenças crónicas, como artrose ou fibromialgia, mantêm sintomas ao longo do tempo e requerem atenção contínua.
Dica prática: Evite permanecer na mesma posição por períodos prolongados. Alterne a sua postura a cada 30–45 minutos e ajuste a cadeira e a secretária à altura dos cotovelos para reduzir o risco de sobrecarga muscular.
Sintomas e sinais de alerta
O sintoma dominante é a dor, que pode variar entre um desconforto ligeiro e uma dor intensa. Muitas pessoas descrevem rigidez matinal que melhora após cerca de 15 minutos de movimento.
Outros sinais comuns incluem perda de força, limitação da amplitude articular e sensação de fadiga muscular desproporcional ao esforço feito. Em certos casos, surge uma dor difusa, difícil de localizar exatamente.
Preste atenção a sinais de alerta específicos que justificam uma avaliação médica célere:
Dor noturna persistente, que desperta do sono.
Inchaço visível ou sensação de calor local.
Formigueiro contínuo ou perda de sensibilidade ou força em membros.
Diminuição súbita da mobilidade de uma articulação.
Esses indícios podem ser condições mais graves e devem ser avaliados o quanto antes por um profissional de saúde.
Impacto na qualidade de vida
A dor musculoesquelética interfere diretamente em atividades diárias simples, como subir escadas ou levantar objetos leves. As tarefas profissionais tornam-se mais lentas e cansativas devido ao desconforto e à menor capacidade funcional.
Com o tempo, o desconforto contínuo afeta o sono, reduz a concentração e limita a prática de exercício físico. Essa combinação prolongada eleva os níveis de stress e diminui o bem-estar geral.
Uma clínica especializada ajuda o paciente a compreender a origem do problema, a definir estratégias de alívio e recuperação ajustadas às suas necessidades. Assim são proporcionadas a função e a autonomia de forma segura para todos os pacientes da Clínica Myalgia.
Diagnóstico da dor musculoesquelética
Identificar a origem da dor exige método, precisão e contexto clínico. Uma clínica especializada, como a Myalgia, combina a observação direta, a realização de exames adequados e de procedimentos no momento certo, minimizando os erros diagnósticos e os atrasos no tratamento.
Avaliação clínica especializada
O diagnóstico inicia-se com uma consulta para descrever a localização, duração e intensidade da dor, bem como os fatores que a agravam ou aliviam. O especialista observa a postura, a marcha, a força e a amplitude articular, com o uso de testes específicos para avaliar músculos, tendões e articulações.
Durante o exame físico, os movimentos guiados ajudam a distinguir uma dor de origem mecânica de uma dor de origem inflamatória.
Dica prática: Leve registos das suas atividades diárias e anote os horários de maior desconforto. Esse hábito simples otimiza as decisões clínicas, o que facilita ao especialista correlacionar a dor com determinadas posturas ou tarefas.
Curiosidade útil: cerca de 42% das queixas de dor musculoesquelética na Europa envolvem a região lombar , o que torna a lombalgia uma das condições mais frequentes neste campo.
Exames complementares necessários
Após a avaliação inicial, o médico decide quais exames complementares realmente trazem benefícios para confirmar o diagnóstico:
Radiografias (Raio-X) mostram o alinhamento ósseo e eventuais fraturas.
Ressonância magnética (RM) revela detalhes de tecidos moles, como ligamentos, músculos ou discos intervertebrais.
Exames ecográficos visualizam tendões e músculos em movimento, e são úteis em lesões mais superficiais.
Análises laboratoriais podem ser solicitadas quando há suspeitas de processos inflamatórios sistémicos ou doenças reumatológicas.
Uma clínica experiente evita pedidos excessivos de exames, para reduzir custos aos pacientes e exposição desnecessária a radiação ou procedimentos invasivos.
A tabela ajuda a perceber melhor:
| Exame | Indicação comum | Informação principal |
|---|---|---|
| Raio-X | Traumatismo ou suspeita de fratura | Avalia a estrutura e alinhamento dos ossos |
| Ressonância Magnética (RM) | Dor persistente ou lesões profundas | Caracteriza todos os elementos com detalhe |
| Ecografia | Lesões mais superficiais | Mostra músculos e tendões em movimento em tempo real |
Importância do diagnóstico precoce
Detetar alterações numa fase inicial limita a progressão da lesão e normalmente reduz o tempo de recuperação. Uma intervenção atempada evita compensações no movimento que acabariam por sobrecarregar outras áreas do corpo.
Procurar ajuda rapidamente aumenta as hipóteses de sucesso com tratamento conservador. Muitas vezes, o exercício orientado e ajustes ergonómicos bastam nas fases iniciais para reverter o quadro de dor.
Em contrapartida, um atraso de vários meses pode transformar um problema simples em uma condição crónica. A dor persistente leva o corpo a alterar os padrões normais de movimento, o que dificulta a reabilitação posterior e pode exigir intervenções mais complexas.
Em resumo, quanto mais cedo for identificado o problema, mais eficaz e rápido tende a ser o tratamento.
Como uma clínica especializada trata a dor musculoesquelética
Numa unidade dedicada encontrará acesso a recursos avançados de diagnóstico e tratamento. Cada decisão clínica baseia-se na origem do sintoma, na sua rotina diária e nos objetivos funcionais que pretende atingir. O acompanhamento é individualizado para que cada paciente receba uma abordagem personalizada.
Abordagens multidisciplinares de tratamento
As equipas multidisciplinares trabalham em conjunto para tratar a dor musculoesquelética de forma integrada. Isso significa que poderá receber contributos de diferentes áreas, como:
Fisioterapia.
Medicina física e reabilitação.
Análise biomecânica.
Quando indicado, intervenções médicas minimamente invasivas.
Assim são identificados os fatores subjacentes à dor, como sobrecarga articular, desequilíbrios musculares ou padrões de movimento inadequados. Ao abordar a causa real do problema, evitam-se intervenções isoladas com efeitos limitados ou de curto prazo.
Exemplos frequentes de integração clínica:
Avaliação funcional completa com testes de movimento para identificar deficiências específicas.
Terapia manual (ex.: mobilização articular, massagem terapêutica) combinada com exercício terapêutico ativo.
Coordenação entre o fisioterapeuta e o médico na gestão da dor, para ajustar o plano consoante a evolução dos sintomas.
Um dado curioso: Vários estudos clínicos demonstram que planos de intervenção combinados reduzem a taxa de recaídas funcionais quando comparados com abordagens isoladas. Em outras palavras, tratar de forma abrangente, com exercício, terapia manual e educação postural, pode diminuir a probabilidade de a dor voltar após a recuperação inicial.
Vantagens do acompanhamento personalizado
Num contexto especializado, não seguirá protocolos genéricos. O plano terapêutico é adaptado ao seu historial clínico, idade, profissão e nível de atividade física. Essa personalização aumenta a eficácia da intervenção e reduz riscos desnecessários, pois considera as particularidades de cada paciente.
Além disso, o acompanhamento regular pode ter ajustes rápidos conforme a sua resposta ao tratamento. Se a evolução estiver mais lenta do que o esperado ou surgir um desconforto inesperado, a equipa revê e ajusta as estratégias sem demora. Essa atenção contínua evita frustrações para que o tratamento se mantenha no rumo certo.
Dicas práticas para tirar mais proveito do tratamento
Partilhe com a equipa clínica os seus hábitos diários que envolvam carga repetitiva (por exemplo, levantar pesos no trabalho ou cuidar de crianças ao colo).
Cumpra os exercícios prescritos para fazer em casa, mesmo nos intervalos entre sessões de clínica – a consistência é chave para melhorar.
Registe os níveis de desconforto ao longo da semana, com uma pontuação de 0 a 10 à dor. Leve esse registo às consultas para ajudar o especialista a medir a sua evolução.
Adote pequenas adaptações ergonómicas no dia a dia. Por exemplo, corrija a postura ao levantar objetos de cerca de 9 kg (dobre os joelhos e mantenha as costas alinhadas). Mudanças simples têm um impacto mensurável na redução da sobrecarga.
Tecnologias e terapias inovadoras
As tecnologias modernas proporcionam diagnóstico mais preciso e um tratamento direcionado. Por exemplo, a ecografia musculoesquelética visualiza tecidos em tempo real, facilita a avaliação dinâmica das estruturas e orienta intervenções com maior segurança e exatidão.
As terapias minimamente invasivas, como infiltrações guiadas por imagem ou mesoterapia, contribuem para o controlo dos sintomas sem necessidade de cirurgia.
Mais recentemente, surgiram técnicas inovadoras como a injeção de Hialurónico, Plasma Rico em Plaquetas ou Arthrosamid (procedimento minimamente invasivo já disponível em Portugal), que ajuda a aliviar dores crónicas em articulações ao reduzir a inflamação local.
Além disso, equipamentos de reeducação funcional – desde máquinas de biofeedback a sensores de movimento –monitorizam o progresso através de dados objetivos.
Tecnologias comuns nestes contextos:
| Recurso clínico | Benefício direto |
|---|---|
| Ecografia diagnóstica | Identificação exata da estrutura que origina a dor, em tempo real |
| Exercício assistido | Controlo do movimento por dispositivos tecnológicos (ex.: avaliação da força muscular) |
| Análise biomecânica | Correção de padrões de movimento e melhoria da técnica nas atividades diárias |
Com esses meios avançados, ganhará mais clareza sobre o funcionamento do seu corpo e terá decisões terapêuticas mais informadas. A tecnologia serve de complemento à experiência clínica, para que nada seja deixado ao acaso.Tratamentos disponíveis em clínicas especializadas
O tratamento não se resume a receitas médicas ou exercícios genéricos – é um programa completo orientado para recuperar a sua qualidade de vida.
Terapias físicas e exercícios terapêuticos
Geralmente, inicia-se com fisioterapia musculoesquelética orientada por objetivos bem definidos. O fisioterapeuta analisa a sua postura, a mobilidade articular e os padrões de movimento. Depois programa exercícios específicos para melhorar a força, o controlo motor e a flexibilidade nas áreas afetadas.
As sessões de fisioterapia costumam durar 60 minutos e incluem treino ativo (exercícios feitos pelo próprio paciente), terapia manual (como mobilizações articulares ou alongamentos assistidos) e educação para o autocuidado.
A progressão é gradual e monitorizada, por exemplo, caminhadas podem evoluir de 800 metros a 1,6 km conforme a tolerância e a diminuição da dor.
Um facto curioso: nas primeiras semanas, as melhorias iniciais resultam sobretudo de uma melhor coordenação neuromuscular e recrutamento das fibras musculares, mais do que de um ganho de massa muscular. Isso significa que o corpo aprende a usar melhor os músculos antes mesmo de eles ficarem mais fortes.
Dicas úteis:
Execute os exercícios em dias alternados para permitir a recuperação adequada do corpo entre as sessões.
Mantenha um registo simples da dor numa escala de 0 a 10, anotando a intensidade antes e depois de cada exercício. Assim consegue perceber o que lhe faz melhor ou pior.
Ajuste as cargas ou a intensidade dos exercícios quando notar que a sua técnica começa a degradar-se devido à fadiga. A qualidade do movimento é mais importante do que a quantidade de peso, especialmente durante a recuperação.
Medicamentos e intervenções minimamente invasivas
Quando necessário, o médico responsável poderá recorrer a terapêutica farmacológica para complementar o tratamento ativo. Analgésicos simples e anti-inflamatórios não esteroides (AINEs) podem ser utilizados por períodos curtos para controlar a dor e a inflamação, sempre com monitorização de eventuais efeitos adversos.
Em alguns casos, consideram-se procedimentos minimamente invasivos guiados por imagem. Estes incluem infiltrações (injeção de medicamentos, como corticóides ou anestésicos, diretamente na área afetada, sob controlo ecográfico) ou técnicas como a injeção de Plasma Rico em Plaquetas ou de Arthrosamid, recentemente implementada em alguns centros em Portugal .
Essas opções reduzem a inflamação local e facilitam a reabilitação ativa – não substituem o movimento nem o trabalho funcional, mas podem fornecer um alívio adicional que permite ao paciente exercitar-se melhor.
Exemplos frequentes de intervenções:
Infiltrações ecoguiadas, por exemplo no ombro ou joelho, para reduzir a dor e a inflamação local de forma temporária e possibilitar os exercícios de reabilitação.
Bloqueios diagnósticos (injeções anestésicas pontuais) para identificar precisamente a estrutura responsável pela dor, auxiliando no diagnóstico em casos complexos.
Programas multimodais de controlo da dor, que podem incluir fisioterapia, medicação ou outras técnicas integradas.
Prevenção de recorrências
Mais do que tratar a dor atual, a clínica trabalha consigo para evitar novos episódios no futuro. O plano abrange orientação ergonómica no trabalho, gestão da carga física semanal e a promoção de hábitos de sono e alimentação saudáveis, já que todos esses fatores influenciam o sistema musculoesquelético.
Pequenas mudanças fazem muita diferença. Por exemplo, incorporar caminhadas diárias de 1,5 a 3 km a um ritmo confortável contribuem para a saúde dos músculos e articulações, e evitam recaídas. Essas medidas mantêm os tecidos nutridos e condicionados.
Ferramentas práticas:
| Área | Ação |
|---|---|
| Trabalho | Pausas ativas programadas (levantar e alongar a cada 40 min) |
| Treino | Aquecimento estruturado antes do exercício e retorno à calma depois |
| Vida diária | Rotinas curtas de alongamentos matinais e ao final do dia |
Ao seguir essas estratégias de forma consistente, desenvolverá autonomia e confiança para lidar com a dor musculoesquelética no dia a dia. Com o tempo, passa a conhecer melhor os limites do seu corpo e as medidas que funcionam para si, o que o tornam capaz de evitar ou minimizar novas crises de dor de forma mais segura e eficaz.
Sinais de que é hora de consultar um especialista
Uma dor muito intensa ou incapacitante justifica avaliação clínica imediata. O desconforto que interrompe o seu sono durante a noite ou limita a realização de tarefas simples — como caminhar por 3 minutos sem parar — constitui um sinal de alerta.
Da mesma forma, sintomas associados como febre, perda de peso não intencional, fraqueza muscular progressiva ou rigidez matinal prolongada sugerem que pode haver algo mais sério além de uma sobrecarga muscular comum.
O histórico pessoal também é relevante: lesões repetidas na mesma região, quedas recentes, cirurgias prévias ou prática desportiva regular aumentam o risco de agravamento de dores musculoesqueléticas e merecem atenção especializada.
Dica prática: Se os analgésicos habituais deixarem de fazer efeito ou se precisar de doses cada vez maiores para aliviar a dor, marque uma consulta com um especialista. Esse é um indicativo de que a abordagem atual não está a resolver o problema de base.
Benefícios de um diagnóstico preciso
Identificar corretamente a origem da dor evita tratamentos inúteis ou inadequados. Por exemplo, exercícios específicos de fortalecimento aliviam tendinites, enquanto estratégias distintas – como alongamentos e treino de estabilização – podem controlar uma lombalgia crónica.
Um facto curioso: Dores muito semelhantes podem ter origens distintas, o que explica respostas opostas ao mesmo tipo de tratamento. Isso reforça a importância de uma avaliação individualizada: duas pessoas com dor no joelho podem precisar de intervenções diferentes, consoante uma tenha artrose e outra tenha uma lesão de ligamentos, por exemplo.
Os planos personalizados também poupam tempo e custos a médio prazo. Com o diagnóstico certo, evita-se uma sequência de tentativas e erros em terapias que não surtirão efeito. A clínica especializada ajusta a carga de atividades, o repouso relativo e as terapias manuais de acordo com o seu perfil funcional e a evolução dos sintomas.
Prognóstico com acompanhamento adequado
Um acompanhamento regular melhora os resultados e o prognóstico. A monitorização frequente permite ajustar a intervenção conforme a resposta do paciente.
Sessões orientadas pelo fisioterapeuta, educação postural e exercícios progressivos reforçam a autonomia funcional gradualmente. Muitas pessoas conseguem retomar grande parte das suas atividades diárias em 4–6 semanas, dependendo da causa da dor e da complexidade do caso, especialmente quando seguem à risca as recomendações clínicas.
A confiança do paciente também cresce com informação clara. Saber o que esperar de cada etapa do tratamento diminui a ansiedade e aumenta o compromisso com as terapias propostas. Fica evidente a importância de compreender a dor musculoesquelética e de recorrer a uma clínica especializada quando, ao fim de algumas semanas, se observa um progresso funcional mensurável e o retorno da qualidade de vida.
Perguntas Frequentes
Nesta secção, abordamos dúvidas comuns sobre dor musculoesquelética, desde as opções terapêuticas até aos hábitos diários que influenciam a recuperação. São esclarecidas questões sobre sinais de alerta, exercícios indicados, o papel da fisioterapia, influência do estilo de vida e métodos de diagnóstico usados em contextos especializados. Incluímos exemplos práticos, dicas úteis e critérios objetivos para orientar as decisões e maximizar os resultados.
Quais são os tratamentos mais eficazes para a dor musculoesquelética?
Os tratamentos mais eficazes para dor musculoesquelética combinam controlo da dor, movimento guiado e educação do paciente. Em termos de alívio sintomático, podem ser usados analgésicos simples e anti-inflamatórios não esteroides (AINEs), além de medidas locais como calor, gelo ou pomadas anti-inflamatórias.
Em casos específicos, injeções localizadas (administração de um medicamento ou dispositivo numa articulação ou tendão) ajudam a reduzir a dor e a inflamação para viabilizar os exercícios terapêuticos.
No entanto, nenhuma destas medidas isoladas resolve o problema por completo se não forem acompanhadas de reabilitação ativa. As abordagens multimodais – que incluem exercício terapêutico, fisioterapia manual e educação postural – apresentam melhores resultados do que soluções isoladas.
Preciso de consultar um especialista em dor musculoesquelética?
Deve procurar ajuda especializada se a dor estiver a causar incapacidade ou a limitar as suas tarefas do dia a dia. Por exemplo, se deixou de conseguir fazer algo que antes fazia facilmente (vestir-se, caminhar pequenas distâncias, pegar num objeto do chão) devido à dor, é hora de consultar um especialista. Dores que interrompem o sono ou que persistem por mais de uma a duas semanas, mesmo com repouso e medidas caseiras, também merecem atenção médica.
Além disso, sinais neurológicos associados – como formigueiro contínuo, perda de força ou de sensibilidade num membro – exigem avaliação rápida, pois podem indicar compressão de nervos ou outros problemas que beneficiam de intervenção imediata.
Outro indicador importante é a ausência de melhoria com medidas básicas: se após alguns dias de gelo, repouso relativo e analgésicos a dor se mantiver igual, vale a pena marcar uma consulta. Isso acontece frequentemente, por exemplo, no caso de um ombro doloroso sem causa aparente (pode ser uma tendinite ou lesão interna que precisa de tratamento específico).
Quais são os exercícios para aliviar a dor musculoesquelética?
Os exercícios adequados dependem da região afetada e do diagnóstico por trás da dor. De um modo geral, os alongamentos suaves e exercícios de mobilidade articular ajudam a aliviar a rigidez inicial.
Os exercícios de fortalecimento progressivo são importantes para estabilizar a área e prevenir recidivas, mas devem ser introduzidos gradualmente e com supervisão profissional para garantir a técnica correta. Também é frequente o uso de treino de controlo motor, em que se ensina o paciente a ativar os músculos certos na hora certa, melhorando a coordenação.
Por exemplo, para dores lombares, costumam recomendar-se exercícios de estabilização da coluna (ativação dos músculos do core) feitos 10–15 minutos por dia. Exercícios como prancha abdominal modificada, ponte pélvica ou alongamentos dos isquiotibiais podem estar nesse plano, conforme o caso.
Mantenha sempre intensidade moderada nesses exercícios e evite sentir dor aguda durante a execução, para garantir segurança e progressão adequada. Se a dor aumentar com determinado movimento, pare e peça orientação profissional antes de continuar.
É preciso fazer para tratar da dor musculoesquelética?
A fisioterapia tem um papel central na recuperação, pois restaura a função através de movimento orientado e técnicas manuais. Na prática, o fisioterapeuta ajuda a reduzir a dor e a inflamação inicial, melhora a mobilidade da área afetada e, gradualmente, fortalece os músculos envolvidos. A reabilitação inclui treino funcional – ou seja, exercícios que simulam atividades do dia a dia ou do desporto – para que ganhe confiança e segurança ao retomar as suas rotinas.
Os programas de reabilitação modernos são baseados em evidência científica e priorizam o retorno seguro às atividades diárias e desportivas, ao invés do repouso excessivo. De facto, a reabilitação ativa (com exercícios e movimento) demonstrou ser mais eficaz do que o repouso prolongado na maioria das condições musculoesqueléticas.
A alimentação e o estilo de vida influenciam a dor musculoesquelética?
Uma alimentação equilibrada e um estilo de vida saudável influenciam positivamente a saúde musculoesquelética. Ter uma boa ingestão de proteínas, vitaminas e minerais (especialmente cálcio e vitamina D, importantes para ossos) apoia a recuperação dos tecidos e pode ajudar a reduzir a inflamação sistémica.
Manter-se hidratado ao longo do dia também é benéfico, pois a hidratação adequada contribui para a lubrificação das articulações e o bom funcionamento muscular. Além disso, um sono de qualidade, em quantidade suficiente, permite que o corpo se regenere e recupere das microlesões do dia a dia.
No que toca ao estilo de vida, evite permanecer sentado por longos períodos. Ao interromper frequentemente a posição sentada, favorece a circulação e diminui a sobrecarga nas estruturas. Da mesma forma, inclua atividade física regular na sua semana (mesmo caminhadas leves ou alongamentos diários).
Um corpo em movimento tende a ter menos dores do que um corpo inativo. Por fim, evitar tabaco e moderar o consumo de álcool também ajuda, pois o tabagismo prejudica a circulação e o excesso de álcool pode interferir com a absorção de nutrientes essenciais.
Como é feito o diagnóstico de dores musculoesqueléticas?
O diagnóstico em clínicas especializadas começa, antes de mais nada, por uma história clínica detalhada. Em seguida, realiza-se um exame físico direcionado: avaliam-se os padrões de movimento (como o paciente se movimenta e se há compensações), a força muscular, a amplitude articular e possíveis pontos de dor ou tensão ao apalpar a área.
Quando necessário, recorrem-se a exames por imagem para confirmar ou excluir causas específicas. Há uma combinação de avaliação clínica minuciosa e exames direcionados. Essa combinação permite chegar a um diagnóstico correto de forma eficiente, para que cada paciente tenha um plano de tratamento eficaz baseado na causa real da sua dor, e não apenas nos sintomas superficiais.
Este artigo e o conteúdo nele escrito são validados por Dr. Miguel Reis e Silva, Diretor Clinico do Sport Lisboa e Benfica, Médico Especialista em Medicina Física e de Reabilitação, e Especialista em Medicina Desportiva e Medicina da Dor da Clínica Myalgia.